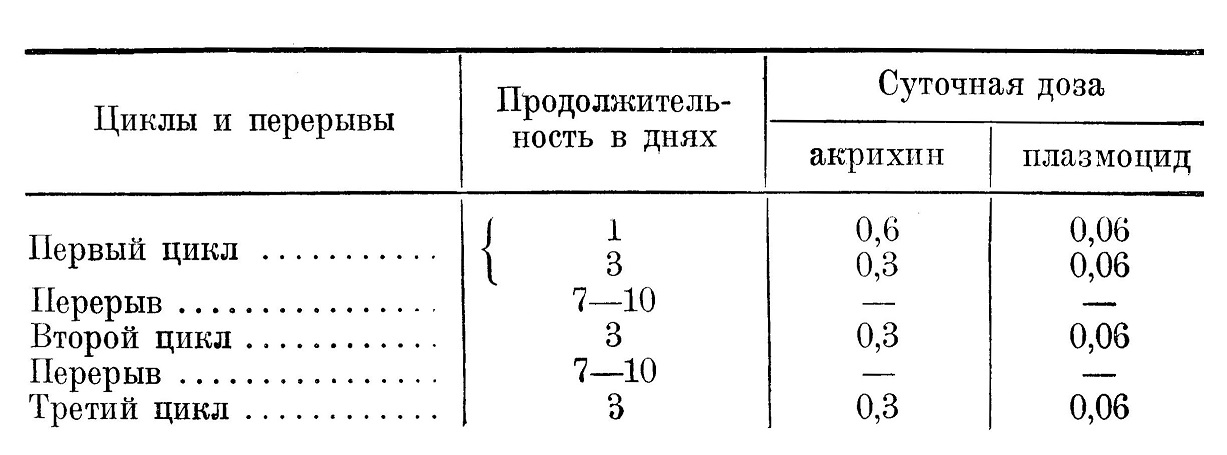
МАЛЯРИЯ (БОЛОТНАЯ ЛИХОРАДКА, ПАЛЮДИЗМ) (MALARIA) Этиология. Возбудитель малярии — малярийный плазмодий — имеет сложный цикл размножения, распадающийся на половой (спорогония), протекающий в комаре рода Anopheles, и бесполый (шизогония), протекающий в человеке. Виды паразитов: 1) Plasmodium vivax — возбудитель malariae tertianae, трехдневной малярии, 2) Plasmodium malariae — возбудитель malariae quartanae, 3) Plasmodium falciparum — возбудитель malariae tropicae — тропической малярии. Эпидемиология тесно связана с переносчиком — комаром рода Anopheles. Малярия возможна лишь в тех местах, где имеются благоприятные гидрологические и климатические условия для выплода комаров Anopheles, т. е. там, где имеются пригодные для выплода водоемы и где температура воздуха в течение летнего сезона обеспечивает размножение комара и развитие в нем плазмодия (12—15°). Резервуар вируса, от которого заражаются комары,— больной человек. Свежие заболевания малярией возможны при наличии этих двух факторов: носитель гаметоцитов и комар-переносчик. Значение имеет 6 видов малярийных комаров: An. claviger (maculipennis), Ап. bifurcatus, An. superpictus, An. hyrcanus (pseudopictus), An. pulcherrimus и An. plumbeus (nigripes). Так как размножение комаров тесно связано с водой, то и водный фактор играет в эпидемиологии малярии доминирующую роль. Надо в малярийных местах тщательно изучать режим рек, связанный с весенними паводками, оставляющими после спадения воды обширные водоемы. Повреждения и технические несовершенства ирригационных систем создают искусственную заболоченность. Наряду с обширными водоемами играют большую роль и мелкие водоемы: небольшие пространства между галькой горных рек, следы от копыт и т. п. Возможно выплаживание комаров в искусственных водохранилищах — в бочках, цистернах и т. п. Восприимчивость к малярии, повидимому, почти всеобщая; врожденная невосприимчивость единична. Увеличение количества заболеваний связано с летним сезоном. В начале летнего сезона преобладает трехдневная форма, к концу сезона (на юге) доминирует m. tropica. Ранней весной, задолго до вылета комаров (март), нарастают рецидивы m. tertianae, с августа — рецидивы m. tropicae. При регистрации необходимо точно дифференцировать первичную малярию от рецидивов. Патогенез тесным образом связан с биологией паразита, с циклами шизогонии, а также с разрушением эритроцитов и хронической интоксикацией продуктами жизнедеятельности плазмодия. В йнкубационном периоде циклы шизогонии проходят так же, как и в остром периоде, но количество паразитов еще недостаточно, чтобы вызвать типичную реакцию. Продолжительность инкубации в среднем равна 10—14 дням, наиболее короткая для тропической формы и самая продолжительная для квартаны. При трехдневной малярии, особенно в северных широтах, наблюдаются часто случаи с длительной инкубацией (лихорадочные приступы весной при заражении предыдущим летом). Температурная реакция совпадает с дроблением шизонта и массовым поступлением мерозоитов в плазму крови (начало озноба); пока в крови циркулируют мерозоиты, а также продукты их жизнедеятельности и распада эритроцитов, — температура держится на очень высоких цифрах, по мере фиксирования мерозоитов в новых эритроцитах и очищения кровяного русла от чуждых крови веществ лихорадка прекращается критически с проливным потом. Поэтому приступы следуют друг за другом с большой точностью — каждые 48 часов при m. tertiana и tropica, каждые 72 часа при m. quartana. Созревание и дробление РI. falciparum происходят в капиллярах внутренних органов, что способствует переполнению этих капилляров пораженными эритроцитами и расстраивает питание соответствующих органов. При очень большом количестве паразитов дело доходит да стаза и закупорки капилляров, влекущих за собой кровохаркание, дизентериеподобные явления и даже коматозное состояние. При отсутствии лечения паразиты после многократных циклов шизогоній теряют интенсивность своего размножения, приступы прекращаются и малярия переходит в хроническую форму. К этому времени скопилось уже значительное количество половых форм, находящихся в бездеятельном состоянии, создались условия, парализующие интенсивную шизогонию, но последняя все же может продолжаться, будучи количественно недостаточной для общей реакции. Наступившее равновесие весьма неустойчиво, так как заболевание продолжается; достаточно относительно незначительных внешних воздействий (облучение весенним солнцем, перегревание, охлаждение, переутомление), чтобы спровоцировать приступы. Рецидивы объясняются активированием скрытой шизогонии. Отсутствие лихорадки не указывает на отсутствие приступов, так как лихорадка является лишь одним из симптомов приступа, который может протекать в виде кишечных расстройств, головной боли, приступов кашля, кровохаркания и т. п. В течении малярии идет два параллельных процесса: 1) нарастания анемии в связи с разрушением эритроцитов (анизоцитоз, пойкилоцитоз, полихромазия и базофильная пунктация эритроцитов) 2) накопления пигмента, постепенно блокирующего ретикуло-эндотелиальный аппарат (показатель его раздражения — моноцитоз). Пигмент образуется из распавшихся эритроцитов; он заполняет селезенку, костный мозг, купферовские клетки печени, эндотелий сосудов внутренних органов. Селезенка резко увеличивается, пульпа гиперплазируется, капсула утолщается. Печень также набухает, переполняется пигментом. Значительные скопления пигмента образуются во всех внутренних органах, но особо важное значение имеют изменения в головном мозгу: пигментация коры, мелкие геморрагии, а при тропической форме — образование мелких некротических гнезд, окруженных кольцом глиозных клеток, опоясанных в свою очередь зоной геморрагий, — грануломы Дюрка. Сопоставление этих данных с приведенными выше картинами капиллярных стазов показывает, что при малярии происходит глубокое поражение всего организма, отражающееся на функции всех органов. Длительность малярии по современным воззрениям: для трехдневной формы —18—20 месяцев, для тропической формы — не больше 1 года, для четырехдневной — до 8 лет и дольше. Многолетняя малярия в эндемических очагах является результатом повторных заражений. Симптомы острой малярии весьма характерны: приступы, начинающиеся резким ознобом и заканчивающиеся потом, чередуются с правильной последовательностью. Желто-серый цвет лица, увеличенная селезенка. При смешанных формах неправильная лихорадка, но обязательны ознобы и поты. При хронической форме симптомы весьма разнообразны, селезенка чаще всего увеличена и уплотнена. Течение. Чередование малярийных приступов при различных формах указано выше. Продолжительность приступов m. tertianae и quartanae — 8—12 часов, m. tropicae — до 36 часов; для последней формы характерна небольшая ремиссия на вершине температурной волны. Приступ делится на три стадии: 1) озноба — бледность лица, гусиная кожа, дрожь до стука зубов; 2) жара — гиперемия лица, инъекция склер, температура до 40—41° 3) пота с критическим падением температуры до нормы. Комбинации с тропической формой дают чаще всего лихорадку «постоянного типа», которая нередко наблюдается и при чистой m. tropica. Отсутствие апирексии объясняется недостаточно тщательной термометрией, не регистрирующей падения температуры ночью (измерять температуру каждые 3 часа). Атипичные формы приступов: 1) тифозная — с постоянной температурой, бредом — чаще всего m. tropica; 2) холероподобная (алгидная) — с профузным поносом, падением сердечной деятельности, низкой подмышечной температурой и высокой ректальной; 3) дизентерийная — с кровянистыми или кровянисто-слизистыми испражнениями (возможна комбинация с дизентерией); 4) легочная — имитирующая туберкулезные кровохаркания; 5) экламптическая — с судорогами (чаще у детей); 6) коматозная — с глубокой прострацией, явлениями энцефалита или менингита; 7) желчная — с сильной желтухой, неукротимой рвотой, уробилин-билирубин-альбуминурией. Гемоглобинурийная лихорадка (Schwarzwasserfieber), протекающая при очень высокой температуре, желтухе и гемоглобинурии, зависит не от прямого действия плазмодия, а от отравления хинином маляриков, сверхчувствительных к этому препарату. Остальные из перечисленных выше форм связаны с прямым воздействием плазмодия (чаще всего PI. falciparum) на капилляры соответствующих органов. Течение этих форм, наблюдающихся относительно редко, крайне тяжелое, особенно при коматозной форме, когда смерть может наступить в течение первых же суток. Как уже упоминалось, даже без всякого лечения, а тем более при приемах хинина приступы быстро прекращаются и малярия переходит в латентное состояние. В некоторых случаях заболевание с самого начала может протекать скрыто. При внимательном наблюдении эта бессимптомная фаза малярии дает немало симптомов: желтушно-серая окраска кожи, анемия, астения, увеличение печени и особенно селезенки. В любое время хроническая малярия, протекающая без всяких жалоб со стороны больного, может прерываться рецидивными приступами (см. Патогенез). Рецидивы протекают по типу острых приступов, но чередование их отличается меньшей правильностью — более ранним началом (тип anteponens) или запаздыванием приступа (тип postponens), приступами 1 раз в неделю, 1 раз в В недели, самопроизвольным прекращением после нескольких приступов. Приступы могут протекать без лихорадки, но с постоянными для каждого больного явлениями: серозно-геморрагического бронхита, коклюшного кашля, сердечных приступов, головных болей, невралгий, неудержимой зевоты и т. п. В подобных случаях выручает не только исследование крови и содержащих кровь выделений, но и тщательная двухчасовая термометрия, дающая совпадающие с приступами повышения температуры, не выходящие за пределы нормы. Пределом малярийной интоксикации является малярийная кахексия (чаще на юге) и ее разновидность, протекающая с гидремией, — отечная форма. Распознавание. Острые приступы малярии легко могут быть смешаны с многими заболеваниями в субтропиках, в частности, с болезнью паппатачи и клещевым возвратным тифом. Типичные случаи малярии распознаются без затруднений. При атипичной температуре необходима дробная термометрия (она же устанавливает точно час начала приступа, что важно и для терапии). При хронических формах прибегают к методам провокации: летом — общий холодный душ, зимой — горячая ванна, эфирный душ на область селезенки, облучение ультрафиолетовыми лучами, введение адреналина, брюшнотифозной вакцины, стерилизованного молока и т. п. Появляющийся после одного из этих воздействий приступ говорит за малярию. Картина крови при малярии характерна — лейкопения с лимфо- и моноцитозом. Со стороны эритроцитов — анизоцитоз, пойкилоцитоз, полихромазия и базофильная пунктация. Для точного установления плазмодия производится микроскопическое исследование крови. Для точности и быстроты выгоднее, особенно при массовых исследованиях, метод «толстой капли». Из прочих диагностических методов заслуживает внимания реакция меланофлокуляции Анри с меланиновым антигеном. Профилактика сводится: 1) к возможному ограничению резервуара вируса и ограждению его от комаров, 2) к уничтожению переносчика в окрыленном и личиночном состояниях, связанному с ликвидацией мест выплода, 3) к защите людей от укусов комаров 4) к повышению сопротивляемости заражению здоровых лиц. Борьба с паразитоносительством достигается полным учетом лиц, у которых были приступы малярии на протяжении последнего года, проведением в отношении этих лиц противорецидивного лечения (см. Лечение) и профилактической акрихинизации в течение летнего сезона (см. ниже). Борьба с переносчиком проводится главным образом путем ларвицидных мероприятий (нефтевание заселенных личинками водоемов, их верденизация, заселение гамбузией); путем уничтожения заболоченности, путем мелиоративных работ. Уничтожение окрыленного комара менее эффективно. Защита людей от укусов комара в ночное время достигается засетчиванием жилых помещений, снабжением тюлевыми пологами, ношением му стикеров и перчаток при пребывании ночью на открытом воздухе; оборудованием специальных вышек для ночного отдыха. Химиопрофилактика проводится в отношении лиц, болевших малярией (см. выше), а в сильно пораженных эндемических очагах и в отношении здоровых, особенно при невозможности осуществить весь комплекс противомалярийных мероприятий. Химиопрофилактика среди болевших острой или рецидивной малярией на протяжении последнего года, а также обнаруженных гаметоносителей имеет целью в первую очередь предупредить заражение комаров. Она проводится на местах, весьма неблагополучных по малярии, с момента вылета первой генерации комаров (15/ѴI — 1/ѴІІ) до времени их уменьшения: на севере — до 15/ѴІІІ, в средней полосе — до 1/ІХ, на юге — до 15/ІХ — 1/Х. Дается акрихин с плазмоцидом по 2 таблетки в день 2 дня подряд с перерывами в 4—5 дней (1-й и 2-й день недели) или по одному дню с двухдневными перерывами. Химиопрофилактика здоровых проводится в сильно пораженных малярией местах до 1/ѴІІ. Акрихин дается 2 дня подряд по 0,2 с 3—5-дневными промежутками. Хинная профилактика: а) хинина 0,4 — ежедневно, б) хинина 0,5 первые 3 дня недели. Лечение должно проводиться систематически и повторно. Наиболее широкое применение получил синтетический препарат акрихин (желтые таблетки) и хинин, убивающие бесполые формы (шизонты) и не оказывающие действия на гаметоцитов, особенно при тропической малярии. Плазмоцид обладает гаметоцидным действием; ввиду его токсичности применяется лишь в течение эпидемического сезона. Выпускается в сочетании с акрихином (зеленая таблетка: акрихина 0,1, плазмоцида 0,02). Оcapсол применяется для лечения трехдневной малярии. Курс лечения малярии состоит из трех циклов приемов акрихина или акрихина с плазмоцидом. Хинная терапия проводится четырьмя циклами. Инструкция Наркомздрава СССР 1944 г. рекомендует следующие варианты систематического курса лечения:
Суточная доза дается в 1—2 приема. Плазмоцид дается при наличии гаметоцит и в течение эпидемического сезона. При тяжелом течении малярии в первый день первого цикла доза акрихина удваивается (0,6 г); первый прием: акрихина 0,3, плазмоцида 0,04; второй прием через 6 часов: акрихина 0,3, плазмоцида 0,02. Общая продолжительность первого цикла сокращается до 4 дней. Этот второй вариант проводится по следующей схеме:
В случаях очень тяжелого течения малярии первый цикл может быть продлен до 7 дней; если приступы не обрываются к 3—4-му дню лечения, необходимо проверить правильность диагноза. Лечение одним лишь акрихином проводится по схеме одного из трех указанных выше вариантов. Систематический курс лечения хинином проводится четырьмя циклами трехдневной продолжительности каждый; перерывы между циклами — по 3 дня. Дозировка хинина — 2 раза в день по 0,5—0,6. В тяжелых случаях дозу хинина увеличивают (3 раза в день по 0,5) или хинин применяют подкожно (хинопирин). При трехдневной малярии применяют также лечение осарсолом: два трехдневных цикла с четырехдневным перерывом; дневная доза осарсола 3 раза в день по 0,25. Третий и четвертый циклы — акрихин или хинин по вышеприведенным схемам. Противорецидивное лечение имеет целью предупредить весенние рецидивы малярии у лиц, болевших малярией в течение двух предыдущих лет. Курс противорецидивного лечения начинается за 2 недели до обычного появления рецидивов в данной местности. Лечение проводится по схемам: а) один цикл в 5 дней и два цикла по 3 дня приемов акрихина с перерывами в 10 дней; дозы акрихина 0,2 pro die (в один прием); б) четыре цикла приемов хинина по 3 дня каждый с перерывами между циклами в 4 дня; дозы хинина pro die — 0,6 за 1—2 приема. При малярийной коме в первый день прибегают к внутримышечной терапии большими дозами акрихина (4% раствор) — чистого акрихина 0,4—0,6 — двумя-тремя инъекциями. Хинин следует вводить подкожно тоже в больших дозах — до 2,0—2,5 pro die чистого хинина в 3 приема. На 2-й и 3-й дни лечения 0,4 акрихина внутримышечно или 2,0 хинина pro die. В дальнейшем, если больной пришел в сознание, продолжают обычные циклы одновременно со специфическим лечением — вливание глюкозы, изотонического солевого раствора. При сердечно-сосудистой слабости: кофеин, стрихнин (2—3 мг!), эфедрин, адреналин, кардиазол. При гемоглобинурийной лихорадке хинин противопоказан. Переливание 300—400 см3 крови одноименной группы, вливание глюкозы, хлористого кальция. При наличии приступов с паразитами в крови — лечение акрихином (без плазмоцида) в обычных дозах (см. первый вариант).
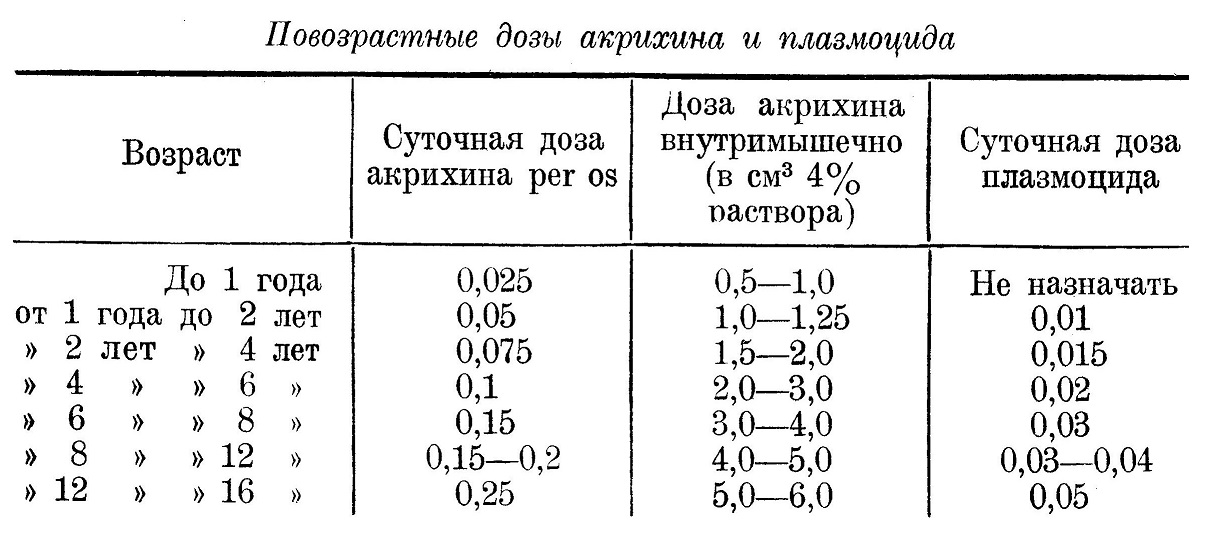
Детям в возрасте до 1 года хинин назначают из расчета 0,01 на каждый месяц жизни (не более 0,1 pro die), а от 1 года до 10 лет — по 0,1 на каждый год. Кроме специфической терапии, необходимо общеукрепляющее и симптоматическое лечение. Rp. Sol. Chinini bihydrochlorici 50% | |
| Категорія: Инфекционные болезни | | |
| Переглядів: 536 | |
МАЛЯРИЯ (БОЛОТНАЯ ЛИХОРАДКА, ПАЛЮДИЗМ) (MALARIA)